为加强多学科协作,提升救治危重症患者能力,近年来,武汉市第三医院整合急诊、重症的优势资源,将急诊重症救治关口再前移,实现“呼救即抢救,上车即入院”,打通科室间的壁垒,让院前急救与院内抢救无缝隙衔接,开启“院前急救—急诊科首站抢救—重症医学科救治平台上多学科联合MDT”的全流程绿色生命通道急救模式,为危重患者最大限度争取宝贵的抢救时间。
呼救即抢救,上车即入院
院前院内实现无缝联动
“有一名72岁的患者突发脑卒中,立即出发……”5月6日下午4时,在武汉市第三医院首义院区急诊室值班的万少兵接到120的调度电话,判断该患者急性脑卒中的可能性大,他立即派出医护人员,并携带全套设备火速出动。原来,家住千家街社区的汪爹爹出现言语不清、站立不稳、恶心呕吐等症状,家属立即拨打了120急救电话。汪爹爹被送上5G智慧救护车后,武汉市第三医院首义院区急诊科医护人员在车上立即对其进行了卒中识别、心电图等检查,在家属知情同意并签字后,立即为汪爹爹确定了溶栓方案,并顺利予以静脉溶栓。
当天下午4时38分,车辆抵达武汉市第三医院卒中中心。由于汪爹爹已经在救护车上完成了溶栓评估,因此赢得了宝贵的抢救时间,并最终化险为夷。目前,汪爹爹的恢复状态良好,已经准备出院。
在传统的急救模式中,患者从发病地到医院,不仅需要一定时间,而且入院后还要再进行检查。然而,对于脑卒中患者来说,每一秒钟都十分宝贵。
这一套急救系统如何运行?万少兵解释,当120调度中心接到求救电话后,利用无线通信为参与当前急救任务的医务人员提供短信、电话语音通知,使相关人员能够快速应对。车辆派出后,调度员可实时关注车辆行驶状态;出诊人员收到通知立刻出发,系统自动定位求救人位置,根据实时路况信息,导航最佳、最快捷的行驶路线,及时避开高峰路段,节省救援时间,提高救援效率;到达现场后,急救医护人员将患者的身份信息通过院前急救系统传输到院内平台,获取患者以往就诊信息,第一时间了解患者既往病史,提高诊断准确率。在车内救治时,急救医护人员将患者生命体征等信息实时上传至院内,院内医务人员可通过高清视频,实时观测车内情况,并对急救过程进行全程监控和实时指导。
“呼救即抢救,上车即入院,医院5G智慧急救系统发挥出高效优势,真正实现了院前、院内的无缝联动。”万少兵表示,通过这一套急救系统,患者上了120救护车就相当于已经入院治疗,实现了早筛查、早识别、早诊断、早治疗,大大提高了急救的效率与质量。

院内5G大屏实时监控救护车内的情况
女大学生突发脊髓炎全身瘫痪
血浆置换治疗助她自如行走
20岁的雯雯(化名)来自贵州,在武汉上大学。日前,她突然倒在学校食堂,全身不能动弹,随即被送往武汉市第三医院首义院区。入院后,雯雯很快出现昏迷、呼吸衰竭,医生立即将她转入重症医学科抢救。磁共振检查及腰穿结果提示,她患上了急性脊髓炎。重症医学科和神经内科医生经过紧急联合会诊并讨论治疗方案,当即给她上了呼吸机,并进行激素冲击治疗,同时加上免疫治疗。然而,发病后的一天时间,雯雯还是出现了全身瘫痪的症状。
武汉市第三医院首义院区重症医学科主任董芳介绍,雯雯患的是急性脊髓炎,属于少见病,会影响中枢神经系统多个区域,患者有可能出现急性偏瘫、癫痫、言语障碍等症状。而雯雯的病情更为严重,她除了全身瘫痪以外,还出现了呼吸衰竭,危及生命。她和同事们决定,一定要尽最大努力,在挽救雯雯生命的同时,让她能重新站起来。
随后,雯雯在重症医学科接受了一系列治疗。据介绍,治疗急性脊髓炎的主要方式为药物治疗。然而,雯雯使用这些药物后的效果都不理想。医生们经过反复探讨,决定试一试血浆置换治疗。它可以直接清除血液中的过多有害的炎症因子和免疫复合物。
“我们决定尝试,也是为了给这个年轻的女孩尽全力争取生的希望。”董芳说,经过医院多学科专家研讨会诊,他们为雯雯制定了详细的治疗方案,并实施了三次血液净化治疗。每一天,重症医学科的医务人员都会仔细观察雯雯的恢复情况,包括她的四肢活动程度、知觉等,哪怕是微小的进步,都说明治疗方案是有效的,也就意味着后期恢复的希望在一点点增加。
所幸,这个救治方式起到了效果。近一个月来,雯雯逐步脱离了呼吸机,能够自主呼吸,四肢的肌力逐渐恢复,从原来的瘫痪、肌力0级状态、没有痛觉触觉,逐步恢复到能够在床上简单活动。雯雯的肢体也在一点点恢复知觉,这些可喜的变化让医护人员和雯雯都坚定了继续努力的信心和决心。
此后,治疗与康复同步进行,如今的雯雯已经可以独立抬腿行走,从一开始吹不灭一根蜡烛,到可以吹起一个西瓜大的气球,呼吸能力也慢慢得到恢复……近日,雯雯达到出院标准,顺利出院。出院前,她深情地向医护人员表达了感谢。
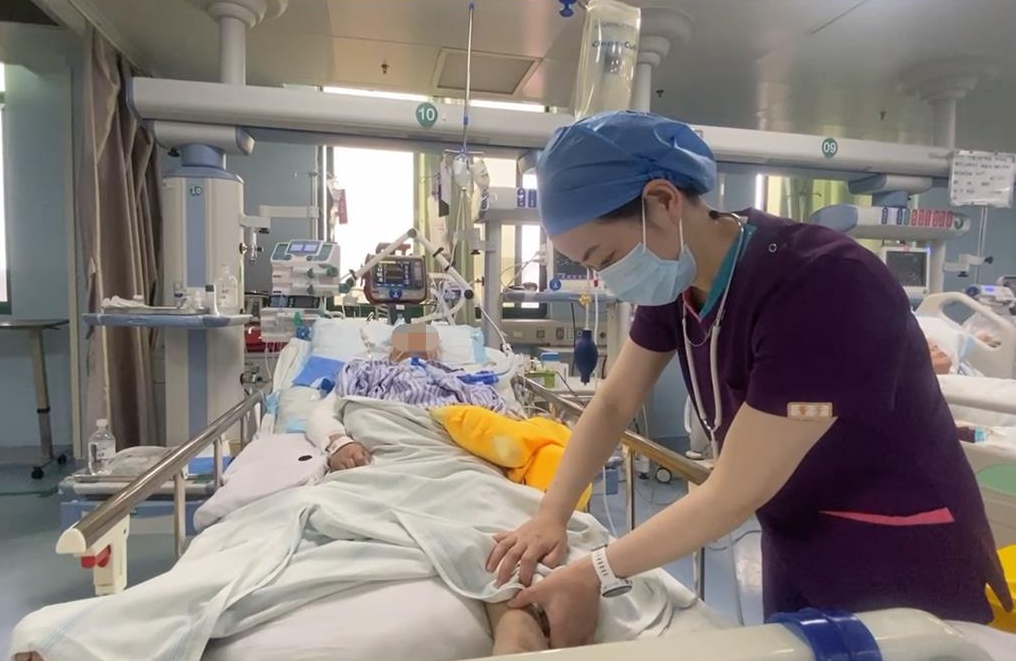
董芳在ICU悉心为患者查体
耄耋老人肝衰竭生命垂危
人工肝技术助其重获新生
88岁的胡婆婆(化姓)长年腰痛,为了止痛她自行购买了多种止痛药混杂使用,近一个月来她的皮肤逐渐发黄,出现意识障碍,前不久她在家突然倒地不起,呼之不应,家人发现后赶紧拨打120将她送入武汉市第三医院首义院区急诊救治。
急诊医生初步排除脑卒中后,考虑到婆婆年龄较大,病情危重,需及时送入ICU。婆婆入院后医生进一步检查发现,总胆红素高达604,肝功能损害严重,初步诊断为肝硬化、肝功能衰竭,以及肝性脑病。虽然积极给予了护肝降酶、退黄、抗感染等对症支持治疗,但婆婆的胆红素指标仍在进行性升高,病情危重。经过充分评估,老人随时可能出现重症感染、消化道出血、肝性脑病加重等严重并发症,ICU决定对老人实施“人工肝”治疗方案。
董芳带领重症医学科医护团队迅速实施集成血液净化技术:双重血浆分子吸附系统+血浆置换治疗,即人工肝治疗技术,从其体内置换出2000毫升深黄色血浆。经过ICU全体医护人员的耐心救治,胡婆婆当天胆红素明显下降,肝功能开始恢复,最终脱离了生命危险。“没想到这么严重你们都能化险为夷,真是太感谢了!”看着病床上转危为安的年迈母亲,胡婆婆的女儿拉着医护人员的手连连道谢。经过一周左右的调理,胡婆婆恢复状态良好,即将出院。
董芳介绍,人工肝支持系统是治疗肝衰竭有效的方法之一,其治疗机制是基于肝细胞的强大再生能力,将患者血液经血泵引出,经血浆分离器分离出血浆和细胞成分,除去致病血浆或选择性除去血浆中的致病因子等有害物质,然后将净化后血浆及所需补充的置换液输回体内,改善内环境,暂时替代衰竭肝脏的部分功能,为肝细胞再生及肝功能恢复创造条件或等待机会进行肝移植。
“每每看到患者生命脱离死亡线,顺利回归生活,看到患者和家属充满阳光的笑脸,我们觉得这对我们就是至高的精神褒奖,这也是我们重症人的担当与使命。”董芳说,类似的“生死时速”在ICU里每天都会上演,不分昼夜长亮的灯光、各种突发和高强度的救治工作,对他们来说习以为常。
董芳表示,近年来,在医院的大力支持下,重症医学科呈现出了飞跃式的发展。各种最前沿的抢救技术都在这里交汇,如急性呼吸衰竭,急性肝衰竭,急性肾衰竭,如失血、感染、心脏疾病等各种原因导致的危重症患者,在科室全体医护人员的共同努力下,一个又一个在生死边缘挣扎的患者获得新生。
二胎妈妈患暴发性心肌炎
ECMO救治抢回一命
“太感谢你们了!是你们让我有了第二次生命!”近日,家住鄂州的郑女士(化名)康复出院,而就在一个月前,她还因心脏停搏命悬一线,最终在武汉市第三医院光谷院区ICU团队的全力抢救下才与死神擦肩而过。
郑女士(化姓)今年31岁,不久前生下二胎宝宝,处于身体恢复期。一个月前,她在家发现自己出现胸口不适、恶心、腹泻等症状,当时以为是普通的感冒并没有在意,直到不适感加重,她才在家人的陪同下前往当地医院就医。然而,发病的过程比想象中更快,郑女士出现了心脏停搏并伴有意识丧失,生命危在旦夕。当地医院立即联系武汉市第三医院光谷院区进行转诊。
当天中午,武汉市第三医院光谷院区急诊科、重症医学科主任付守芝接到紧急救助后立即启动急诊绿色通道,召集急救医疗团队为抢救做好一切准备。患者入院后,该院多学科专家团队第一时间对其进行了紧急评估。经过判断,郑女士所患的是暴发性心肌炎,双肺重症病毒性肺炎,死亡率极高,ECMO(体外膜肺氧合)联合IABP(主动脉内球囊反搏)治疗是唯一的希望,专家团队希望能跑赢死神,救下这位最年轻的宝妈。
此时,郑女士的丈夫守在门外心急如焚,想着随时都有生命危险的妻子,他答应了专家组ECMO治疗的建议。“立即上机!”武汉市第三医院光谷院区ICU团队以最快的速度建立起ECMO支持治疗,现场医护团队迅速切开、置管、连接,随着血液顺利引出,经过膜肺氧合变得鲜红后又立即被输注回动脉系统,患者血压回升迅速,郑女士的组织灌注随之得到改善,生命指标有了改善。随后,ICU和心内科专家组成的多学科MDT团队为郑女士迅速植入IABP。医护团队日夜守护,循环得到一丝好转。
期间,付守芝和骨干医生陆辉志、杨璐瑜为郑女士行俯卧位通气治疗。一套完整的操作要评估患者情况、摆体位、照顾好患者身上的氧气管道,以及观察患者的面色和生命体征变化等,对重症患者行规范的俯卧位治疗尤其耗费人力,需要医生、护士和家属的共同配合。
为防止治疗期间出现多种并发症,ICU团队成立专班,24小时守候,除时刻检测各项生命支持设备的运行情况外,还密切监护郑女士生命体征,随时应对意外,及时给予相应处理。4天后,郑女士病情得到了良好控制,各项生命体征走向平稳,心肺功能恢复,终于撤下了ECMO,第6天撤下了IABP。经过几天的康复治疗,郑女士的状态越来越好,一周前达到出院标准,回到老家继续康复治疗。5月20日,郑女士通过随访电话告诉付守芝,自己完全回归了正常生活,并向ICU团队表达了感谢。
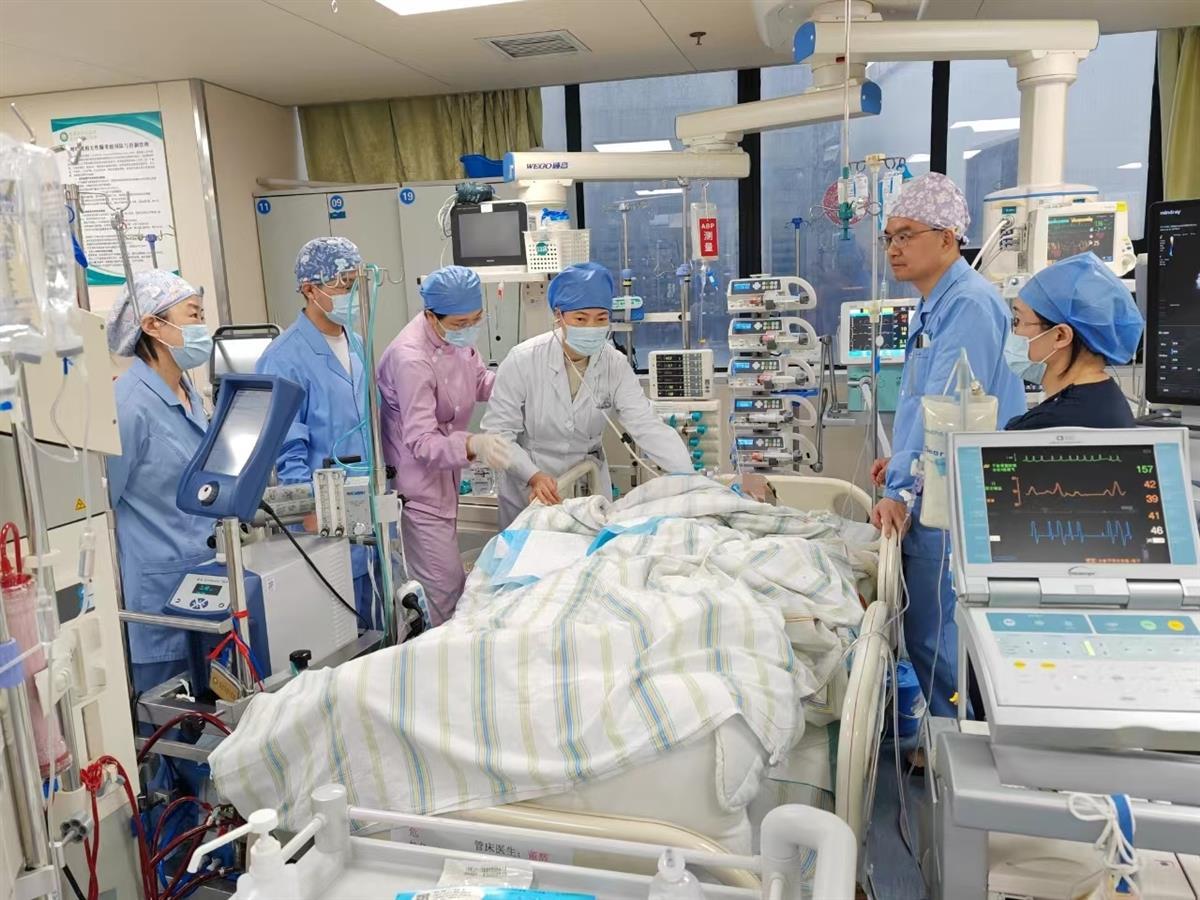
付守芝(左四)带领团队全力救治危重患者
男子心脏骤停,急救快速响应
多学科协同高效救治
近日,中年男子邹先生(化姓)因心脏骤停,在鬼门关走了一遭。幸运的是,在武汉市第三医院光谷院区多学科的全力救治下,他不仅保住了生命,而且重获“心”生。邹先生是武汉某大学的博士生导师,5月1日19时许,他在校园锻炼时突然倒地,呼吸暂停,现场的学生发现后立即拨打校医院急救电话,急救医生带上AED,火速赶往现场后发现患者室颤,立即进行电除颤,接着对邹先生进行心肺复苏,8分钟后他恢复心跳,但身体还在不停抽搐,医生护士一边紧急给与用药,一边将病情电话报告给医联体上级医院急诊科和ICU主任付守芝,并将患者通过120紧急送往武汉市第三医院光谷院区急诊进行高级复苏。付守芝指导救护车途中的抢救并启动急救绿色通道。呼吸机、监护仪等各种抢救设备运行,患者到达就接上使用。急诊医生紧急给予气管插管,护士为患者接上呼吸机、心电监护,迅速建立静脉通道,注射急救药控制了抽搐……从心电图看患者可能为急性心肌梗塞心脏骤停。经心内科会诊,决定行冠状动脉造影,术中邹先生被诊断为冠脉左主干重度狭窄并血栓形成导致的心脏骤停,心内科专家抽洗了血栓并植入了支架。付守芝介绍,左主干堵塞被称为”密闭性心肌梗死”,最易导致心脏停止,术后常常并发电风暴,心衰。这在临床上是非常凶险的病变,大部分病人因疾病进展迅速,来不及就诊,而发生猝死。好在医生在邹先生心脏骤停后及时实施了有效的电除颤、心脏按压,无缝隙对接转诊进行气管插管、高级复苏等一系列抢救措施,又在转入ICU后继续救治。
在ICU,骨干医生杨璐瑜、陆辉志、曹松、董辉,护士长闻彬迅速建立起ECMO,心内科医生严喜胜、王华同时建立IABP。ICU和心内科的团队融合一起,精心救治,滴定式用药,患者病情明显好转。7天后邹先生撤下了ECMO,第9天撤下了IABP,第16天下地活动,5月20日顺利出院,邹先生和家属向ICU和心内科全体医护送去锦旗表示感谢。
付守芝表示,患者成功转危为安,得益于医院急救系统的快速响应和多学科的联合救治,目前,武汉市第三医院MDT(多学科综合治疗)团队的“融合技能”已完全实现多力聚合,打破了学科束缚。急诊科、重症医学科未来也将进一步优化救治现场—院前急救—院内急诊科—其他科室协同服务流程,畅通医疗救治绿色通道,强化一体化综合救治服务,让每一个患者都能得到专家团队的精心、精细、精准医疗,不断提高急危重症救治效率和成功率,更好地为人民群众的生命健康保驾护航。
